Вирусная кишечная инфекция у ребенка является одним из наиболее часто встречающихся заболеваний. Поэтому, неудивительно, что многие родители задаются вопросами, каковы признаки и симптомы кишечной инфекции у детей, как связаны симптомы и лечение кишечных инфекций у детей, как можно определить инфицирование и его тип (имеет ли место бактериальная кишечная инфекция, острая кишечная инфекция либо же вирусная инфекция у детей), в чём заключается лечение кишечной инфекции у детей и т.д. Давайте, рассмотрим именно эти вопросы, не теряющие своей актуальности ни зимой, ни в летний период.
Вирусная кишечная инфекция у ребенка является одним из наиболее часто встречающихся заболеваний. Поэтому, неудивительно, что многие родители задаются вопросами, каковы признаки и симптомы кишечной инфекции у детей, как связаны симптомы и лечение кишечных инфекций у детей, как можно определить инфицирование и его тип (имеет ли место бактериальная кишечная инфекция, острая кишечная инфекция либо же вирусная инфекция у детей), в чём заключается лечение кишечной инфекции у детей и т.д. Давайте, рассмотрим именно эти вопросы, не теряющие своей актуальности ни зимой, ни в летний период.
Острые кишечные инфекции у детей может вызвать вирус, бактерия, бактериальные токсины, простейшие, гельминты или грибы, однако, к проблеме способны привести ошибки в питании, проявление пищевой аллергии или токсические реакции на пищу. В не последнюю очередь, речь может идти о неинфекционном воспалительном заболевании, затрагивающем желудочный (кишечный) тракт, диарея и тошнота – наиболее частые признаки при кишечной инфекции – могут представлять собой определяющий фактор нарушения обмена веществ. Однако, наиболее часто кишечная инфекция у детей симптомы у детей представлены диареей. Почему так происходит? Что вызывает заражение, как лечить кишечную инфекцию у детей и предотвратить её появление?
Жидкий стул и повышенная температура может временно сопровождать рост зубов у ребёнка (особенно, если температура и диарея возникает без видимой причины у детей до года). В таком случае не имеют место кишечные инфекции у детей симптомы которых более яркие.
В случае, если проблемы, по вашему мнению, вызванные ростом зубиков, продолжаются долго и доставляют сильный дискомфорт ребенку, поинтересуйтесь у врача, как долго эти симптомы могут продолжаться, сколько времени держится повышенная температура, как лечить и чем лечить болезненные дёсны и сопровождающие симптомы. Некоторые родители интересуются таким препаратом, как «Оки», но следует помнить, что это лекарство не предназначено для детей в возрасте до 6 лет! Кроме того, он не эффективен при состояниях, когда повышается температура ввиду прорезывания зубиков!
Малыш и ребёнок дошкольного возраста (около 4-5 лет) также может встретиться с проблемой с опорожнением в виде запора, сопровождающейся тугим стулом, кроме того, нередки случаи т.н. псевдодиареи – проблемы жидкого стула в небольших количествах.
Непосредственной причиной диареи может быть либо увеличенный выброс воды в кишечник и её недостаточная абсорбция, либо усиленное движение кишечника. Различают острую диарею, которая, чаще всего, встречается у детей и при надлежащем лечении длится до двух недель, и хроническую диарею, продолжительностью более двух недель.
Вирусная инфекция
 Почти каждый ребёнок в возрасте до трех лет встречается с такой проблемой, как вирусная инфекция у деток, известно много случаев, когда недуг поражает даже несколько раз. Наиболее распространённой причиной инфекционно вирусного заболевания являются ротавирусы, аденовирусы, энтеровирусы, коронавирусы. Инфекция легко распространяется через прямой контакт между детьми и взрослыми. Чаще всего, инфекции распространяются в коллективах, иногда может поразить даже ребёнка, который госпитализирован и лечится в медицинском детском отделении.
Почти каждый ребёнок в возрасте до трех лет встречается с такой проблемой, как вирусная инфекция у деток, известно много случаев, когда недуг поражает даже несколько раз. Наиболее распространённой причиной инфекционно вирусного заболевания являются ротавирусы, аденовирусы, энтеровирусы, коронавирусы. Инфекция легко распространяется через прямой контакт между детьми и взрослыми. Чаще всего, инфекции распространяются в коллективах, иногда может поразить даже ребёнка, который госпитализирован и лечится в медицинском детском отделении.
Быстрее всего инфекция начинается и распространяется при недостаточном соблюдении личной гигиены. Однако, определенный тип вируса также может быть устойчивым ко многим дезинфицирующим средствам. Наибольшая заболеваемость вирусными кишечными инфекциями приходится на зимние месяцы. Болезнь затрагивает и новорожденных, но благодаря антителам против вирусов, полученных ими из грудного молока, как правило, недуг не вызывает дискомфорта у ребёнка. Кормление грудью и антитела в грудном молоке являются важными защитными факторами для профилактики этого заболевания.
Симптомы
Заболевание, обычно, может начинаться на 1-3 день после заражения и способно привести к следующим проявлениям:

- потеря аппетита;
- повышенная температура;
- лихорадка;
- рвота, к которой со временем добавляется водянистая диарея, иногда с примесью слизи и крови.
Рвота со временем останавливается, но остается потеря аппетита и диарея, продолжающаяся, обычно, около 4-7 дней. Ребёнок кажется уставшим, отказывается есть и пить. У детей раннего возраста существует риск обезвоживания (дегидратации) из-за тяжёлой диареи, что требует госпитализации и интенсивного лечения. Лечебный процесс, в таком случае, включает регидратацию организма путём введения специальных регидратационных растворов.
Лечение
Терапевтические меры зависят от таких факторов, как возраст и то, насколько тяжёлое состояние ребёнка. Они основаны на диетических мерах, которые различаются в зависимости, опять же, от возраста и того, находится ли малыш на грудном вскармливании.
Грудное вскармливание во время лечения не прерывается. Грудное молоко содержит незаменимые и уникальные вещества, защищающие слизистую оболочку кишечника и помогающие ей избавиться от виновника заболевания. Повышенная потеря жидкости, которая имеет место при диарее, компенсируется упомянутыми выше регидратационными растворами, содержащими минералы. Раствор вводится в количестве 10 мл/кг массы тела ребёнка при каждой дефекации вместе с кормлением. Подавать его следует охлаждённым, в небольших дозах (1 чайная ложка). Его нельзя разбавлять соками или нектарами!
Ребёнку, который не находится на грудном вскармливании, рекомендуется в течение первых 4 часов давать регидратационный раствор в количестве 30-50 мл/кг массы тела. Затем следует продолжать давать молоко (молочную смесь), которую маленький пациент пил до болезни. Целесообразно приготовить молоко не на воде, а на рисовом отваре. Оно не потеряет калорийность, и ребёнок его лучше переварит. При этом пополняется потеря жидкости повторным приёмом регидратационного раствора в количестве 10 мл/кг массы тела после каждого диарейного стула.
Старшие грудные малыши, привыкшие к немолочным прикормам, могут при диарее получать овощные супы, рисовое или картофельное пюре, тёртый банан или яблоко. Пища должна быть мягкой.
У ребёнка старше 1 года питание может начаться аналогично, как и у младшего малыша без грудного вскармливания, т.е. с приёма регидратационного раствора, а через 4 часа может быть введён прикорм из пюре из картофеля, яблока, моркови, банана, рис и мясо птицы; детям постарше – булочки, печенье. Основа диеты заключается в ограничении жиров. Молочные продукты вводятся после снижения частоты и количества стула.
Как приготовить рисовый и морковный отвар?
Рисовый отвар
Понадобится: 250 г риса и 500 мл воды, подходящей для грудных детей.
Приготовление: отварите рис до готовности и разбейте в миксере. Добавьте кипячёную воду. Рисовый отвар может быть подслащён 200 г виноградного сахара. Рисовый отвар также можно приготовить из растворимой немолочного рисовой каши.
Морковный отвар
 Понадобится: 1 средняя морковь (морковь должна быть свежей, с низким содержанием нитратов!), 500 мл воды, подходящей для грудных детей.
Понадобится: 1 средняя морковь (морковь должна быть свежей, с низким содержанием нитратов!), 500 мл воды, подходящей для грудных детей.
Приготовление: хорошо промойте свежую морковь, натрите её на крупной тёрке и разварите (около 30 мин). Размешайте и добавьте кипячёную воду (500 мл). Ничего не добавляйте. Для простого приготовления морковного отвара можно использовать готовое детское питание – морковный суп, который разбавите водой для кормления из бутылочки, или дадите малышу в неразбавленном виде из ложечки.
Морковный отвар можно сочетать с рисовым. В аптеках также доступны регидратационные растворы с добавлением моркови и риса (для детей от 4-х месяцев).
Остерегайтесь популярной кока-колы, соков и т.д. – сладкие напитки из-за высокого содержания сахара пригодного для лечения кишечных инфекций, они могут ещё более усугубить состояние. Кроме того, они содержат очень небольшое количество необходимых минералов. Потребление чая или минеральной воды часто успешно при лёгкой диарее, когда не доходит к большой потере минералов и жидкости.
Специальные диетические молочные смеси с низким содержанием молочного сахара – лактозы не принадлежат к основным терапевтическим мерам. В некоторых случаях они подходят при переходе к нормальному питанию. Об их использовании лучше посоветоваться с врачом.
Антидиарейные препараты
Более короткой продолжительности диареи способствуют препараты, которые также связываются с нежелательными веществами в поражённых петлях кишечника и, таким образом, помогают быстро устранить их из организма (например, Смекта, древесный уголь). Для лечения они пригодны, но не обязательны. Кроме того, сократить продолжительность диареи могут помочь пробиотики. Пробиотические бактерии в качестве пищевой добавки или добавленные непосредственно в детское молоко помогут восстановить здоровую микрофлору кишечника и слизистых оболочек, наладят функцию кишечника.
Риск обезвоживания
 Если вы не в состоянии контролировать понос, испражнения частые или сопровождаются рвотой, может быстро дойти к обезвоживанию организма и нарушению внутренней среды. Ребёнок должен быть осмотрен врачом, который оценит его состояние и определит, есть ли необходимость в дополнительных лечебных мерах, можно ли их проводить в домашних условиях (амбулаторно), или маленькому пациенту целесообразно находится в больнице по причине необходимости интенсивного лечения из-за серьёзных нарушений внутренней среды, угрожающих жизни малыша.
Если вы не в состоянии контролировать понос, испражнения частые или сопровождаются рвотой, может быстро дойти к обезвоживанию организма и нарушению внутренней среды. Ребёнок должен быть осмотрен врачом, который оценит его состояние и определит, есть ли необходимость в дополнительных лечебных мерах, можно ли их проводить в домашних условиях (амбулаторно), или маленькому пациенту целесообразно находится в больнице по причине необходимости интенсивного лечения из-за серьёзных нарушений внутренней среды, угрожающих жизни малыша.
Профилактика вирусной кишечной инфекции
Младенцы могут быть вакцинированы, в частности, против ротавируса. Вакцина в настоящее время не оплачивается медицинской страховкой. Она представляет собой раствор для перорального приёма. Подаётся в зависимости от типа вакцины в 2-3-разовой дозе, от 9-недельного возраста с 1-2-недельным интервалом. Может быть дана одновременно с гексавакциной.
Бактериальные кишечные инфекции у детей
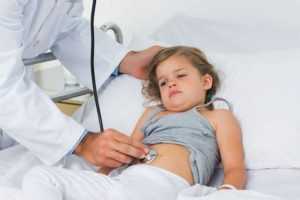 Наиболее распространённой бактериальной причиной кишечной инфекции у детей является сальмонелла. В последние годы более, чем в 95% случаев, выделяется отдельный серотип Salmonella enteritidis, который передаётся, в основном яйцами и продуктами, изготовленными из них, а также через приготовленное мясо. Несколько процентов случаев инфекций относятся к Salmonella typhi murium, другие встречаются редко. Межличностная передача сальмонеллы является редким явлением из-за высокой инфекционной дозы; исключением являются новорожденные и младенцы, у которых инфекционная доза гораздо ниже. Малыш может заразиться например, от родителей, которые являются носителями бактерии.
Наиболее распространённой бактериальной причиной кишечной инфекции у детей является сальмонелла. В последние годы более, чем в 95% случаев, выделяется отдельный серотип Salmonella enteritidis, который передаётся, в основном яйцами и продуктами, изготовленными из них, а также через приготовленное мясо. Несколько процентов случаев инфекций относятся к Salmonella typhi murium, другие встречаются редко. Межличностная передача сальмонеллы является редким явлением из-за высокой инфекционной дозы; исключением являются новорожденные и младенцы, у которых инфекционная доза гораздо ниже. Малыш может заразиться например, от родителей, которые являются носителями бактерии.
Симптомы
Заболевание, как правило, протекает, как различной тяжести лихорадочный гастроэнтерит со следующими признаками:
- боль в животе;
- головная боль;
- рвота;
- зелёный стул (у маленьких детей – часто кровавый);
- возможно обезвоживание организма.
Из осложнений чаще всего встречаются:
- эритемы;
- серозный артрит;
- фебрильные судороги;
- иногда даже может проявиться токсиинфекционная энцефалопатия, проявляющаяся менингеальными симптомами, головной болью, а иногда – сонливостью.
Люмбальная пункция, однако, является отрицательной. В отличие от взрослых, у детей редко встречается гематогенный высев (сепсис, менингит, остеомиелит и т.п ..). Эти формы, как правило, присущи пациентам педиатрической популяции с иммунодефицитом. В диагностике сальмонеллы у кишечных форм имеет решающее значение культивационная культура из стула; в случае подозрения на сальмонеллу и первое отрицательное культивирование целесообразно проведение выборок несколько раз.
Количество случаев кампилобактериоза в настоящее время стремительно приближается к сальмонеллёзу и, в последнее десятилетие увеличилось более, чем в десять раз. Это связано, вероятно, с увеличением потребления мяса птицы и улучшением диагностических методов. Главным возбудителем заболевания является бактерия Campylobacter jejuni, микроаэрофильные бактерии, требующие особых условий для обработки почвы.
Источником заболевания является, в особенности, недоваренное мясо птицы (курица-гриль), инфекция может также перейти от котят и щенков, более редкими являются случаи передачи через воду, молоку или между людьми. В отличие от ротавируса и сальмонеллы (48 часов), инкубационный период кампилобактериоза является более длительным – до недели.
Кампилобактериоз, обычно, проявляется, как геморрагический энтероколит со следующими симптомами:
- лихорадка;
- боль в животе;
- стул с кровью и слизью, которые присутствуют в меньшем количестве, чем при сальмонеллёзе и ротавирусе (в 5-8 раз);
- рвота отсутствует.
Помимо этих наиболее распространённых причин, в этиологии бактериальной диареи могут участвовать и другие бактерии или паразиты. Гастроэнтеритические проявления могут присутствовать при воздействии Staphyloccocus pyogenes aureus, Bacillus cereus и Clostridium difficile типа А, холеры, инфекции энтеропатогенных и энтеротоксигенных штаммов E.coli. Геморрагический энтероколит может также вызвать шигелла, иерсиния; из паразитов – дизентерийная амёба и Trichinella Spiralis.