Малярия у детей вызывается паразитами рода Plasmodium. Эти паразиты передаются людям через укусы инфицированных самок комаров вида Anopheles, которые называются «переносчиками малярии». Существует пять видов паразитов, вызывающих малярию у человека, и два таких вида — P. falciparum и P. vivax — наиболее опасны.
- Согласно оценкам, в 2018 г. на долю P. falciparum приходилось примерно 99,7% случаев заболевания малярией в Африканском регионе ВОЗ, 50% случаев в Регионе Юго-Восточной Азии ВОЗ, 71% случаев в Регионе Восточного Средиземноморья и 65% в Регионе Западной части Тихого океана.
- Паразит вида P. vivax преобладает в Регионе ВОЗ стран Америки, где на его долю приходится 75% случаев заболевания малярией.
Приступы заболевания обусловлены эритроцитарной фазой развития малярийных плазмодиев. Приступ начинается, когда зараженные эритроциты распадаются, и в кровь выходят мерозоиты, свободный гемоглобин, продукты обмена возбудителя, обломки эритроцитов с пирогенными субстанциями и т. д. Они оказывают влияние на терморегуляционный центр, что вызывает пирогенную реакцию. Также они оказывают общетоксическое действие.
Ответом на выше описанный процесс является гиперплазия ретикулоэндотелиальных и лимфоидных элементов печени и селезенки и явления сенсибилизации с возможными реакциями гиперергического типа.
Патоморфология. При заболевании малярией во многих органах откладывается коричневый пигмент. Наибольшее его количество – в печени, костном мозге и селезенке. Это приводит к тому, что внутренние органы окрашиваются в соответствующий оттенок. Фиксируется резкое увеличение печени и селезенки. При длительном течении малярии в паренхиматозных органах формируются участки склероза, что перемежаются с очагами анемических инфарктов. Наблюдается полнокровие внутренних органов больного малярией ребенка.
Длительность инкубации зависит от иммунореактивности ребенка и вида возбудителя, попавшего в организм. Инкубационный период при 3-дневной малярии составляет от 1 до 3 недель, при 4-дневной – от 2 до 5 недель, при тропической – меньше 2-х недель. Также его длительность зависит от климата, в котором живет ребенок, применения химиопрепаратов в целях профилактики и т. д. Чем теплее климат, тем короче инкубационный период.
Симптоматика, наблюдаемая во время болезни, в значительной мере зависит от возраста больного. Если ребенок старше 3 лет, то у него проявляется та же клиническая картина, что и у взрослых при заболевании малярией. Перед первыми симптомами возникают иногда головные боли, недомогание, температура тела незначительно повышается.
Начало болезни острое, озноб сильный, температура тела может быть незначительно повышена. Кожа становится прохладной и шероховатой. Конечности становятся особенно холодными, проявляются небольшой цианоз кончика носа и пальцев на руках, сильная головная боль, одышка. Есть вероятность мышечных болей и рвоты.
Озноб спустя 1-2 часа сменяется чувством жара, параллельно температура поднимается до уровня 40-41 ?С. Лицо краснеет, больной хочет пить, появляются икота и рвота. Ребенок возбужден, мечется, возможны потеря сознания, бредовые явления, судороги. Пульс ослабевает, становится частым, понижается артериальное давление. Наблюдается увеличение и болезненность печени и селезенки.
Приступ длится 1-15 часов, заканчивается проливным потом. Температура сильно снижается, ребенок ощущает сильную слабость, которая быстро проходит, и состояние становится удовлетворительным. Частота и последовательность приступов зависят от вида малярии, возраста ребенка и сроков заболевания. Приступы более цикличны, чем старше ребенок.
При длительном течении болезни развивается анемия гемолитического типа, печень и селезенка могут быть очень увеличены. Также в частых случаях фиксируют на губах и крыльях носа высыпания герпетического типа, субиктеричность кожи и склер при неизмененной окраске мочи и кала.
Анализ крови в начале болезни показывает лейкоцитоз и нейтрофилез. На пике приступа количество лейкоцитов в крови уменьшается, в периоде апирексии с большим постоянством обнаруживается лейкопения с нейтропенией и относительным лимфоцитозом. Почти во всех случаях СОЭ выше нормы. При тяжелых формах малярии у детей сильно снижено количество эритроцитов и гемоглобина.
Течение. Если своевременно проведены лечебные мероприятия, заболевание оканчивается после 1— 2 приступов. Если лечение не проведено, приступы могут повторяться 10 раз и больше, также они спонтанно прекращаются, но это не означает конец заболевания. Латентный период (когда кажется, что болезнь окончилась) может длиться несколько недель (как минимум) и даже год при 4-дневной малярии у детей. Ранние рецидивы заболевания случаются в первые 2-3 месяца данного периода. По симптоматике они такие же, как и острый период малярии у ребенка. Они объясняются усиленным размножением эритроцитарных форм паразита. Но есть вероятность паразитарных рецидивов, во время которых в крови вновь обнаруживаются паразиты при полном отсутствии клинических симптомов болезни.
Поздние рецидивы случаются после 5-9 месяцев и более от начала заболевания. Приступы при этом более легкие, чем в начале малярии или при ранних рецидивах. Возникновение поздних рецидивов, предположительно, связано связывают с выходом в кровь из печени тканевых форм малярийных плазмодиев.
Если не было проведено лечение, болезнь может длиться около 2 лет при 3-дневной малярии, около 1 года при тропической, а при 4-дневной – многие годы.
Осложнения. Самыми сложными осложнениями малярии у детей считаются:
- малярийная кома,
- отек мозга,
- малярийный алгид,
- острая почечная недосточность,
- психические расстройства.
Малярийная кома, как правило, возникает у детей от 5 до 12 лет при тропической малярии. Причиной являются тяжелые нарушения церебральной гемодинамики после заполнения почти всей капиллярной сети эритроцитами, зараженными шизонтами.
У больных в таких случаях доминируют такие симптомы:
- расстройство сознания,
- оглушенность,
- менингеальные симптомы,
- судороги,
- исчезновение кожных, а затем и сухожильных рефлексов,
- клонус стоп,
- расстройства функции почек, легких и пр.,
- нарастание сердечно-сосудистых нарушений,
- самопроизвольное отхождение испражнений и мочи.
Если вовремя не проведено необходимое лечение, болезнь может закончиться смертью.
Малярийный алгид – это редкое осложнение тропической малярии. Появляется коллаптоидное состояние. Больной безучастен, но сознание сохраняется, кожные покровы бледны и цианотичны, черты лица заострены, кожа покрыта холодным потом, артериальное давление и температура тела понижены, пульс нитевидный, не вызываются сухожильные рефлексы, случаются поносы, возможна дегидратация.
Острая почечная недостаточность при малярии у детей появляется по причине интенсивного гемолиза эритроцитов, выраженной гемоглобинурии, нарушения почечной микроциркуляции.
Психические расстройства при малярии проявляются двигательным возбуждением, галлюцинациями, помрачнениями сознания и т. д. Это осложнение почти всегда появляется при тропической малярии (гораздо чаще, чем при других видах болезни).
Отек мозга знаменует злокачественную, молниеносную форму заболевания. На высоте одного из приступов внезапно появляются такие симптомы как судороги, сильная головная боль, пена изо рта, потеря сознания. Вскоре остро развиваются отек и набухание мозга, что приводит к смерти.

Малярия у детей до 12-ти месяцев. Типичные приступы малярии у младенцев до 1 года встречаются редко. Озноба нет. Типичной периодичности приступов нет. Проявляются похолодание конечностей, приступы цианоза, есть вероятность повторной рвоты, судорог, менингеальных симптомов. Часты такие симптомы как расстройство сна, отказ от груди, беспокойство. Также часто с первых дней заболевания температура тела становится очень высокой, далее температурная кривая становится неправильной формы, часто субфебрильной.
Младенцы до 1 года при заболевании малярией почти никогда не потеют, но кожа головы и торса может быть увлажнена. Аппетит сильно снижен, может быть анорексия, срыгивания, порой рвота, в особенности после еды. Характерны такие симптомы как жидкий стул и боли в животе. Упорные диспепсические расстройства могут привести к дегидратации. Анемия быстро развивается, печень и селезенка увеличены.
Малярия у детей до 1 года часто протекает тяжело, токсикоз выражен, отмечается поражение ЦНС, резко выражен гепатолиенальный синдром, тяжелая анемия и дистрофия. У ребенка до 12-ти месяцев малярия может протекать без приступов, но в определенное время появляется икота. При этом нет повышения температуры, потов и озноба. Но в таких случаях всегда увеличены печень и селезенка, фиксируется прогрессирующая анемия.
Врожденная малярия у детей. Ребенок может заразиться, находясь в утробе матери, если повреждается плацента. Если плод инфицирован в первой половине беременности, может произойти выкидыш. Если плод заражается малярией во второй половине беременности, дети рождаются в большинстве случаев слабыми, недоношенными, с проявлениями внутриутробной гипотрофии и анемии.
Врожденная малярия характеризуется цианозом, приступами беспокойства, токсико-клоническими судорогами, срыгиваниями и расстройствами желудка. Лихорадка нередко отсутствует, температурная реакция неправильного типа. Характерны явления гипохромной анемии, гепатолиенальный синдром, дистрофия. Если младенец заражается в процессе рождения, масса тела после родов нормальная, симптомы малярии не проявляются. Проходит инкубационный период, болезнь начинается и проявляется теми же клиническими симптомами, что и у детей до 12 месяцев.

Врожденная малярия у младенцев возникает по причине инфицирования матери в период беременности. Заражение может произойти на любом этапе вынашивания плода.
Если женщина заражается инфекцией в первые месяцы беременности, то в большинстве случаев возникает выкидыш. При более позднем заражении повышается риск рождения мертвого или недоношенного ребенка.
Особенности врожденной малярии:
- Заражение матери может произойти при проживании в опасных районах или в период путешествий.
- Инфицирование женщины может сопровождаться отсутствием симптоматики малярии, но плод будет заражен.
- При врожденной малярии ее симптоматика может проявиться у ребенка сразу после рождения или в первый год жизни.
- Симптомы врожденной малярии не отличаются от проявлений других ее форм (у младенца возникают судорожные состояния, диарея, рвота, развивается анемия, почечная недостаточность, дистрофия и внезапное повышение температуры тела до критичных отметок).
Врожденная малярия в большинстве случаев становится причиной летального исхода младенца.

При диагностике малярии врачи не только собирают анамнез, но и выявляют факт присутствия детей в других странах (особенно в тех, где отмечается особая распространенность вспышек заболевания).
Сначала специалист оценивает общее состояние ребенка, затем назначаются процедуры исследования, которые должны проводиться в экстренном порядке. Выявить малярию у малыша надо как можно раньше.
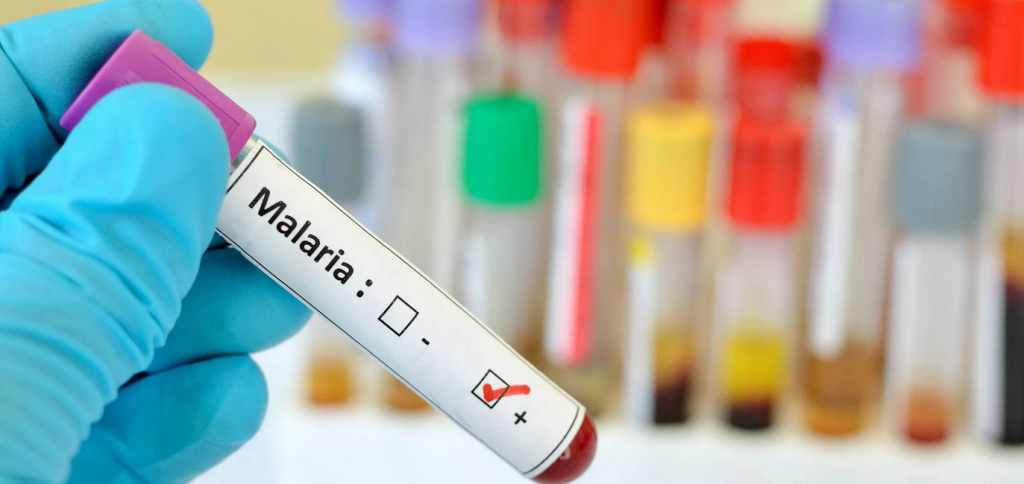
При диагностике малярии у детей используются следующие процедуры:
- микроскопия толстой капли крови,
- исследование мазка крови на малярийный плазмодий,
- общий и биохимический анализ крови и мочи,
- серологические исследования,
- УЗИ брюшной полости на выявление скопления жидкости.
Клинические рекомендации по диагностике и лечению дифтерии у детей вы найдете на нашем сайте.
Некоторые заболевания имеют схожую с малярией симптоматику.
Дифференциальная диагностика проводится детям с лихорадочными состояниями в обязательном порядке. Лечение таких болезней отличается.
Неправильная терапия может стать причиной не только осложнений, но и летального исхода маленького пациента. При диагностике могут понадобиться дополнительные консультации профильных врачей и специальные процедуры обследования.
Дифференциальная диагностика малярии проводится со следующими заболеваниями:
- гемолитическая желтуха,
- вирусный гепатит В,
- тиф возвратного типа,
- лейкоз,
- цирроз печени,
- туберкулез,
- гнойный менингит,
- сепсис,
- бруцеллез,
- менингоэнцефалит.
Адекватное лечение малярии возможно лишь под наблюдением врача инфекциониста. Для адекватного контроля эффективности лечения необходимо периодически производить общий анализ крови.
Лечить малярию необходимо только после лабораторного подтверждения диагноза. Без паразитологического доказательства заболевания можно провести лечение, во-первых, при наличии клинических симптомов в очагах эндемических по малярии, во-вторых, при недоступности лабораторных методов исследования. Лечение проводят в условиях инфекционного стационара.
| Препарат | Англ. название | Профилактика | Лечение | Коммерческое название |
| Артеметер-люмефантрин | Artemether-lumefantrine | + | Коартем | |
| Артезунат–амодиахин | Artesunate-amodiaquine | + | ||
| Атовакуон–прогуанил | Atovaquone-proguanil | + | + | Маларон |
| Хинин | Quinine | + | ||
| Хлорохин | Chloroquine | + | + | |
| Котрифазид | Cotrifazid | + | + | |
| Доксициклин | Doxycycline | + | + | |
| Мефлохин | Mefloquine | + | + | Лариам |
| Прогуанил | Proguanil | + | ||
| Примахин | Primaquine | + | ||
| Сульфадоксин-пириметамин | Sulfadoxine-pyrimethamine | + | + | Фансидар |
- Прервать жизнедеятельность паразита в крови больного.
- Предотвратить появление осложнений заболевания.
- Не допустить смерть больного.
- Профилактика хронического течения и рецидивов малярии.
- Уменьшить резервуар возбудителя, профилактика дальнейшего распространения паразита.
- Профилактика выработки устойчивости плазмодия к противомалярийным препаратам.
- Специфическое (противомалярийное, медикаментозное) – основное этиотропное лечение (направлено на возбудителя).
- Симптоматическая и патогенетическая терапия (используется при осложненных формах малярии).
- Режим ухода за больным.
В зависимости от вида малярии, наличия или отсутствия осложнений заболевания, стадии цикла развития малярийного плазмодия, наличия устойчивости (резистентности) к противомалярийным препаратам, разрабатываются индивидуальные схемы этиотропной терапии из представленных противомалярийных препаратов.
За больным малярией необходим постоянный и тщательный уход, который уменьшит страдания во время приступов лихорадки. В период озноба необходимо укрыть больного, можно положить грелки к ногам. Во время жара необходимо раскрыть больного, убрать грелки, но не допустить его переохлаждения и сквозняков. При головной боли можно положить холод на голову. После профузного потоотделения поменять белье, дать покой больному.
В помещении, где находится больной, необходимо провести профилактику попадания комаров (использование сеток, инсектицидов) с целью предотвращения распространения малярии.
При появлении осложнений малярии больного переводят в палату или отделение интенсивной терапии.
Диета при малярии
- Межприступный период – диета не прописывается, общий стол №15 с обильным питьем.
- Во время приступа лихорадки –стол №13 с обильным питьем. Стол №13 предусматривает повышение защитных сил организма, питание должно быть частым и дробным.
Рекомендованные продукты при диете стол №13:
- нежирные сорта рыбы и мяса, нежирные бульоны,
- вареные яйца,
- кисломолочные продукты,
- протертые рисовая, гречневая и манная каши,
- вареные овощи,
- пшеничный несвежий хлеб, сухарики,
- перетертые мягкие фрукты и ягоды,
- соки, морсы, отвары,
- мед, сахар.
