Онхоцеркоз, также известный как речная слепота, является инфекционным заболеванием кожи и глаз, которое вызывается паразитарным червем Onchocerca volvulus. Подавляющее большинство случаев происходит в африканских странах, хотя болезнь существует в других регионах мира, таких как Латинская Америка.
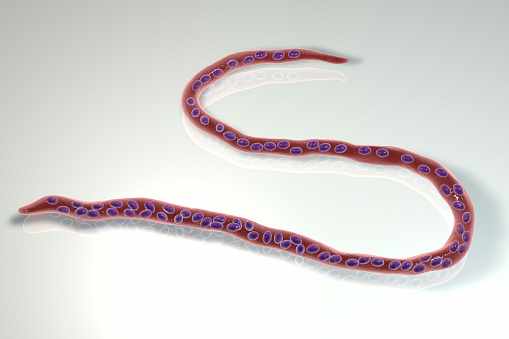
- Зараженная муха (род Simulium) кусает человека-хозяина, внедряя нитевидные личинки третьей стадии в подкожные ткани кожи человека.
- Личинки перемещаются по лимфатической системе человека и превращаются в зрелую особь филярии и могут находиться в виде подкожных узлов в течение приблизительно 15 лет.
- Узелки, которые содержат как мужские, так и женские филярии, могут давать миллионы личинок, называемых микрофиляриями, которые имеют продолжительность жизни от одного до двух лет.
- Микрофилярии могут быть обнаружены в соединительной ткани, коже, крови, моче и мокроте.
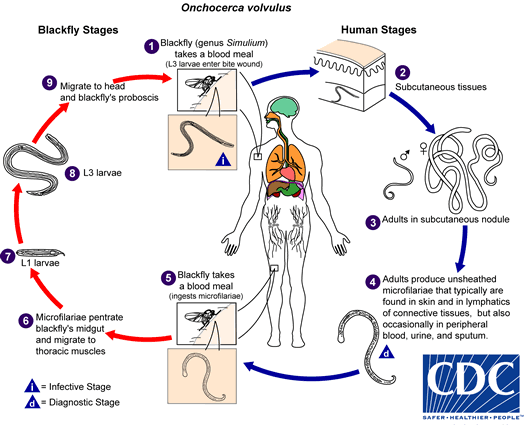
Лица, инфицированные онхоцеркозом изначально не испытывают симптомов, так как инфекция требует времени для роста и распространения. Личинки созревают в течение одного года после укуса и живут в узлах на коже в течение приблизительно 15 лет. Узелки обычно находятся возле бедер, таза, ребер, лопаток и черепа.
Именно на эти области изначально влияют такие симптомы, как:
- Зуд кожи
- Узелки под кожей
- Грубая кожа
- Гиперпигментация кожи
- Поражения глаз
- Изменения зрения
Без лечения могут быть отмечены значительные изменения кожи, в том числе шероховатость, грубость и гиперпигментация. После продолжительной тяжелой инфекции могут возникнуть поражения глаз, вызванные гибелью личинок в глазах. В результате небольшие непрозрачные пятна на роговице могут привести к помутнению или полной потере зрения. В результате этого онхоцеркоз является второй по значимости причиной слепоты из-за инфекционного заболевания после трахомы.
Начальная стадия заболевания всегда сопровождается кожными реакциями, которые усиливаются по мере увеличения количества нематод и развития интоксикации. Кожные проявления называются онхоцеркозным дерматитом. Наблюдаются:
- Зуд. Усиливается в ночные часы, особая интенсивность присутствует в области бедер и голеней. Во время линьки личинок из-за выработки антигенов выраженность чесотки многократно возрастает, иногда становясь причиной самоубийств из-за невыносимого зуда.
- Изменение пигментации. Пятна имеют разный размер и форму, цвет изменяется от темного в начале до полной потери пигмента.
- Мелкая сыпь с папулами. Постепенно перерождается в пустулы, при расчесывании происходит изъязвление.
- Утолщение эпидермиса, огрубление кожного покрова. Кожа становится похожей на корку апельсина с пятнами другого цвета, повышенной сухостью. Упругость и эластичность теряются. Гипертрофия кожного покрова нарастает, приобретает вид и название «кожа ящерицы», «кожа слона».
- Онхоцеркомы. Под кожей появляются мелкие или большие (до 10 сантиметров) шишки, в которых обитают и размножаются взрослые особи, производя огромное количество микрофилярий. Узлы имеют выраженную болезненность, локализуются около суставов и позвоночника, на ребрах.
Постоянный зуд приводит к расчесыванию, повреждениям эпидермиса. Часто присоединяется дополнительное инфицирование, развиваются язвы, рубцы. Особенно сильно изменение пигментации заметно на ногах и в паховой зоне, где кожа становится похожей на шкуру леопарда.
К сведению: при локализации онхоцерком вокруг суставов развиваются артриты и тендовагиниты.
При обострениях кожный покров утолщен и гиперемирован, выглядит как при рожистом воспалении. При длительном течении кожа атрофируется, провисает, как гамак. Молодые люди имеют вид глубоких стариков с обвисшими участками кожи. Эти складки деформированной кожи называют «висячий пах», «львиное лицо», в зависимости от места локализации.
Постоянное измененное состояние кожи приводит к изменению конфигурации органов, уши утолщаются, наблюдается слоновость ног, мошонки, лица, изменение формы черепа с нарушением его структур, которые приводят к развитию эпилепсии.
В африканских странах, где диагностика и лечение отсутствуют, все симптомы онхоцеркоза можно наблюдать у большого количества больных.
Наиболее страшными и опасными последствиями перемещения микрофилярий является их расселение в структурах глазного яблока. Поражения глаз имеет на начальном этапе характер конъюнктивита:
- слезотечение,
- зуд,
- реакция на яркий свет,
- отечность слизистых, покраснение.
При поражениях глубоких структур глаза появляются признаки очагового воспаления (кератит), переходящие в язвы. Развивается помутнение роговицы, потеря цвета радужки, она становится белой. Сетка кровеносных сосудов приобретает яркость и выраженность, скрывает роговицу.
При большом скоплении микрофилярий хрусталик темнеет, зрачок меняет форму, развивается атрофия зрительного нерва, катаракта. Зрение падает, часто до полной слепоты.
Скопление личинок нематод в узлах лимфатической системы приводит к их увеличению. Чаще всего поражение касается поверхностных и глубоких, в области паха. Следствием этого может стать образование грыж.
Негативное воздействие на лимфатическую систему приводит к истощению организма, падению активности всех систем и обменных процессов, кахексии.
Онхоцеркоз распространен, главным образом, в тропических районах. Более 99% инфицированных людей проживают в 31 африканской стране к югу от Сахары:
- Ангола
- Бенин
- Буркина Фасо
- Бурунди
- Демократическая Республика Конго
- Габон
- Гана
- Гвинея
- Гвинея-Биссау
- Камерун
- Кения
- Кот-д’Ивуар
- Либерия
- Малави
- Мали
- Мозамбик
- Нигер
- Нигерия
- Объединенная Республика Танзания
- Республика Конго
- Руанда
- Сенегал
- Сьерра-Леоне
- Судан
- Того
- Уганда
- Центральноафриканская республика
- Чад
- Экваториальная Гвинея
- Эфиопия
- Южный Судан
Онхоцеркоз был также ввезен в Йемен, Бразилию и Венесуэлу (Боливарианскую Республику).
Вакцины или лекарства для профилактики инфицирования Onchocerca volvulus нет.
За период с 1974 по 2002 года онхоцеркоз был взят под контроль в Западной Африке в рамках проведения Программы по борьбе с онхоцеркозом (ПБО), благодаря, главным образом, распылению вертолетами и самолетами инсектицидов для уничтожения личинок мошки (борьба с переносчиками болезни). Эти усилия были дополнены проводимыми с 1989 года крупномасштабными кампаниями по распределению ивермектина.
Благодаря ПБО 40 миллионов человек были излечены от инфекции, у 600 000 человек была предотвращена слепота и 18 миллионов детей были рождены свободными от угрозы этого заболевания и слепоты. Кроме того, 25 миллионов гектаров заброшенных пахотных земель стали вновь использоваться для поселения и выращивания сельскохозяйственных культур, что позволяло накормить 17 миллионов человек в год.
Африканская программа по борьбе с онхоцеркозом (АПБО), созданная в 1995 г. для борьбы с онхоцеркозом в оставшихся эндемичных странах Африки, была закрыта в конце 2015 г. после того, как начался переход к ликвидации онхоцеркоза. Ее главной стратегией было обеспечение не требующего поддержки, ориентированного на отдельные сообщества лечения ивермектином и, при необходимости, ведение борьбы с переносчиками болезни методами, безопасными для окружающей среды. За последний год АПБО более 119 миллионов человек получили лечение ивермектином и во многих странах заболеваемость, связанная с онхоцеркозом, значительно снизилась. Ко времени закрытия АПБО более 800 000 человек в Уганде и 120 000 человек в Судане ивермектин более не требовался.

Расширенный специальный проект по элиминации ЗТБ в Африке (РСПЭЗТБ), который заменил АПБО предназначен для поддержки программ по борьбе с ЗТБ, включая программы по борьбе онхоцеркозом, в ряде приоритетных стран. В его рамках будет объединена группа экспертов, которые могут оказывать техническое содействие всем странам-членам. РСПЭЗТБ, подобно ПБО и АПБО, базируется в Региональном бюро ВОЗ для стран Африки.
В 1992 году была создана Программа по ликвидации онхоцеркоза в Америке (ПЛОА). Ее целью была ликвидация к 2015 году заболеваемости глаз и остановка передачи инфекции на территории Америки с помощью крупномасштабных кампаний по лечению ивермектином, проводимых дважды в год. В 2006 году во всех 13 очагах этого региона охват лечением превысил 85%, а к концу 2017 года передача инфекции была прервана в 11 из 13 очагов.
В настоящее время усилия по ликвидации сфокусированы на народ яномами, живущий в Бразилии и Венесуэле (Боливарианской Республике).
5 апреля 2013 года Генеральный директор ВОЗ опубликовала официальное письмо, подтверждающее, что в Колумбии ликвидирован онхоцеркоз. Колумбия стала первой страной в мире, которая удостоверена и объявлена ВОЗ как страна, свободная от онхоцеркоза. В сентябре 2014 года Эквадор стал второй страной, в июле 2015 года Мексика стала третьей страной, а в июле 2016 года Гватемала стала четвертой страной в мире свободной от речной слепоты. Свыше 500 000 человек в странах Америки больше не нуждаются в терапии ивермектином.
Онхоцеркоз диагностируется на основании клинических симптомов заболевания и анализа эпидемиологических данных.
Для выявления паразитов делаются соскобы сухой кожи в области поражения. Поверхностный тонкий слой срезается бритвой или пробойником так, чтобы не допустить выделения крови (в крови могут присутствовать другие виды паразитов). Взвешенную кожу помещают в физраствор, где ее расщепляют острыми препаровальными иглами, а затем на протяжении часа следят за выходом микрофилярии. Результат выражается в количестве паразитов на миллиграмм ткани. Соскобы могут делаться несколько раз для получения достоверного результата.
При поражении глаз микрофилярий иногда выявляется при помощи щелевой лампы в передней камере глаза.
При негативном результате исследований и наличии клинических симптомов проводится тест Маззотти. Больному назначают однократно 50 мг диэтилкарбамазина – возникшая на протяжении суток зудящая сыпь позволяет подтвердить предположение о наличии кожных микрофилярий. Тест используется только при необходимости, поскольку в результате сильной аллергической реакции у больного может развиться анафилактический шок.
Использующиеся в настоящее время серологические тесты отличаются низкой специфичностью (основаны на использовании неочищенных антигенных препаратов).
Онхоцеркоз лечится при помощи:
- Ивермектина – антипаразитарного препарата, который эффективно устраняет микрофилярий. По рекомендации ВОЗ курс проводится 1-2 раза в год по 150 мкг/кг внутрь на протяжении 10 – 15 лет.
- Сурамина – антипротозойного и антигельминтного препарата, который эффективно воздействует на половозрелые особи онхоцерков. Активно использовался в 70-е годы ХХ века, но из-за побочных эффектов этого препарата в последнее время предпочтение отдают ивермектину.
- Доксициклина – это антибактериальный и бактериостатический препарат широкого спектра действия, который убивает бактерий рода Вольбахия (симбионтов онхоцерков). Прием данного препарата в течение 1 – 1,5 месяцев вызывает гибель части взрослых самок гельминтов и приводит к стерилизации выживших.
Онхоцеркоз требует применения хирургических методов лечения при локализации фиброзных узлов на голове, поскольку главной угрозой, связанной с заболеванием, является потеря зрения, а при такой локализации узла паразит легко может попасть в глаза.
Также назначаются антигистаминные препараты, устраняющие аллергические реакции, а при тяжело протекающей аллергии – кортикостероиды.
Поскольку онхоцеркоз распространяется при укусе насекомыми, в очагах заболевания применяются ларвициды, токсичные для личинок мошек. Вода в очагах заражения раз в неделю обрабатывается 20-30 минут инсектицидами, которые вызывают гибель переносчика заболевания на протяжении более 200 км вниз по течению.
Находящимся в опасном с эпидемиологической точки зрения районе одежду рекомендуется обрабатывать репеллентами, в утреннее и вечернее время не покидать жилых помещений, и принимать в профилактических целях 0,2 мг/кг ивермектина внутрь раз в полгода.
