Ппевмоцистоз — заболевание с поражением лёгких по типу пневмонии с первичными нарушениями газообмена. Возбудитель пневмоцистоза — дрожжевой гриб Pneumocystis carinii класса Btastomycetes. Поражение, вызванное P. carinii, возникает у ослабленных и истощённых лиц, страдающих различными тяжёлыми заболеваниями, при нарушениях иммунного реагирования (особенно часто у больных со СПИДом).
Р. jiroveci — микроорганизм, таксономическое положение которого не определено. Большинство исследователей относит его к простейшим (подтип Sporozoa, класс Haplospora). Но в последние годы накапливаются сведения о том, что по нуклеотидным последовательностями рибосомальной РНК пневмоцисты ближе к грибам. Это внеклеточный паразит с преимущественной тропностью к лёгочной ткани, поражающий пневмоциты первого и второго порядка. Идентифицирован только один вид Р. jiroveci, но между штаммами, выделенными у человека и у некоторых животных, выявлены антигенные различия.
Существуют разногласия и в оценке стадийности развития пневмоцист. Некоторые авторы различают четыре морфологические формы, другие считают, что их только три. Первая форма, трофозоит, — овальная или амёбовидная клетка размером 1–5 мкм, от её поверхности отходят выросты, с помощью которых трофозоиты плотно прилегают к эпителию лёгкого, поэтому в мокроте их обнаружить трудно. Вторая форма, прециста, — овальная клетка размером 2–5 мкм, не имеющая выростов. Стенка прецисты состоит из трёх слоёв, в цитоплазме имеется несколько глыбок (делящиеся ядра). Третья форма, циста, — клетка размером 3,5–6 мкм, стенки её также состоят из трёх слоев.
В цитоплазме обнаруживается до 8 внутрицистных телец диаметром 1–2 мкм, имеющих двухслойную оболочку.
Внутрицистные тельца выходят при разрушении цист и становятся внеклеточными трофозоитами, начиная новый жизненный цикл возбудителя. Пневмоцисты в процессе репликации не проникают в клетки хозяина, а прикрепляются к их поверхности. Данные о продукции токсинов пневмоцистами отсутствуют. Пневмоцисты не культивируются на питательных средах.
Продолжительность сохранения пневмоцист на объектах окружающей среды не изучена, однако в воздухе помещений, где находятся больные, присутствует ДНК возбудителя. Пневмоцисты чувствительны к сульфаниламидам (сульфаметоксазол) в сочетании с пиримидинами (триметоприм), сульфонам (дапсон), некоторым противопротозойным средствам (пентамидин, метронидазол), нитрофуранам (фуразолидон).
Первичный резервуар в природе пневмоцист не известен. Пневмоцисты широко распространены во всех регионах мира и обнаруживаются практически у всех животных: диких, синантропных и сельскохозяйственных. Выявлено широкое носительство пневмоцист и среди людей. Заражение происходит аэрогенным путём от человека (больного или носителя). При изучении внутрибольничных вспышек пневмоцистоза доказана доминирующая роль медицинского персонала в качестве источника инфекции. В отделении для больных ВИЧ-инфекцией выявлено широкое носительство пневмоцист среди больных (92,9%) и персонала (80%).
Большинство исследователей считают, что механизм клинически выраженного заболевания в основном связан с активацией латентной инфекции. Люди заражаются в раннем детстве — ещё до 7-месячного возраста, а в 2–4 года заражены уже 60–70% детей. С другой стороны, хорошо известны случаи групповых заболеваний пневмоцистозом и вспышки внутрибольничной инфекции не только у детей, но и у взрослых (в отделениях для недоношенных, детей раннего возраста с патологией ЦНС, в отделениях для больных гемобластозами, в туберкулёзном стационаре).
Описаны случаи семейного инфицирования (источниками инфекции были родители, а их ослабленные дети заболевали). Развитие рецидивов пневмоцистной пневмонии у больных ВИЧ-инфекцией, скорее всего, связано не с активацией латентной инфекции, а с новым заражением.
Нарушение клеточного и гуморального иммунитета предрасполагает к развитию заболевания, но основное значение имеет Т-клеточный иммунодефицит: уменьшение количества CD4+-клеток и увеличение содержания цитотоксических клеток приводит к манифестации болезни.
Группы риска для развития клинически выраженной болезни — больные ВИЧ-инфекцией, недоношенные, ослабленные новорождённые и дети раннего возраста с агаммаглобулинемией или гипогаммаглобулиенемией, рахитом, гипотрофией, больные лейкозом, онкологическими заболеваниями, реципиенты органов, полу- чающие иммунодепрессанты, пожилые люди из домов престарелых, больные туберкулёзом.
Пневмоцистоз диагностируется на протяжении всего года, но наибольшее число заболеваний приходится на зимне-весенний период с максимумом в феврале–апреле.
Патогенез пневмоцистной пневмонии связан с механическим повреждением стенок интерстиция лёгких. Весь жизненный цикл пневмоцист проходит в альвеоле, к стенке которой они очень плотно прикрепляются. Для развития пневмоцистам необходимо большое количество кислорода. Постепенно размножаясь, они заполняют всё альвеолярное пространство, захватывая всё большие участки лёгочной ткани.
При тесном контакте трофозоитов со стенками альвеол происходит повреждение лёгочной ткани, постепенно снижается растяжимость лёгких, в 5–20 раз увеличивается толщина альвеолярных стенок. Вследствие этого развивается альвеолярно-капиллярный блок, что приводит к тяжёлой гипоксии. Образование участков ателектаза усугубляет нарушение вентиляции и газообмена.
У больных с иммунодефицитными состояниями выраженное уменьшение числа CD4+-лимфоцитов (менее 0,2x109/л) является критическим для развития пневмоцистной пневмонии.
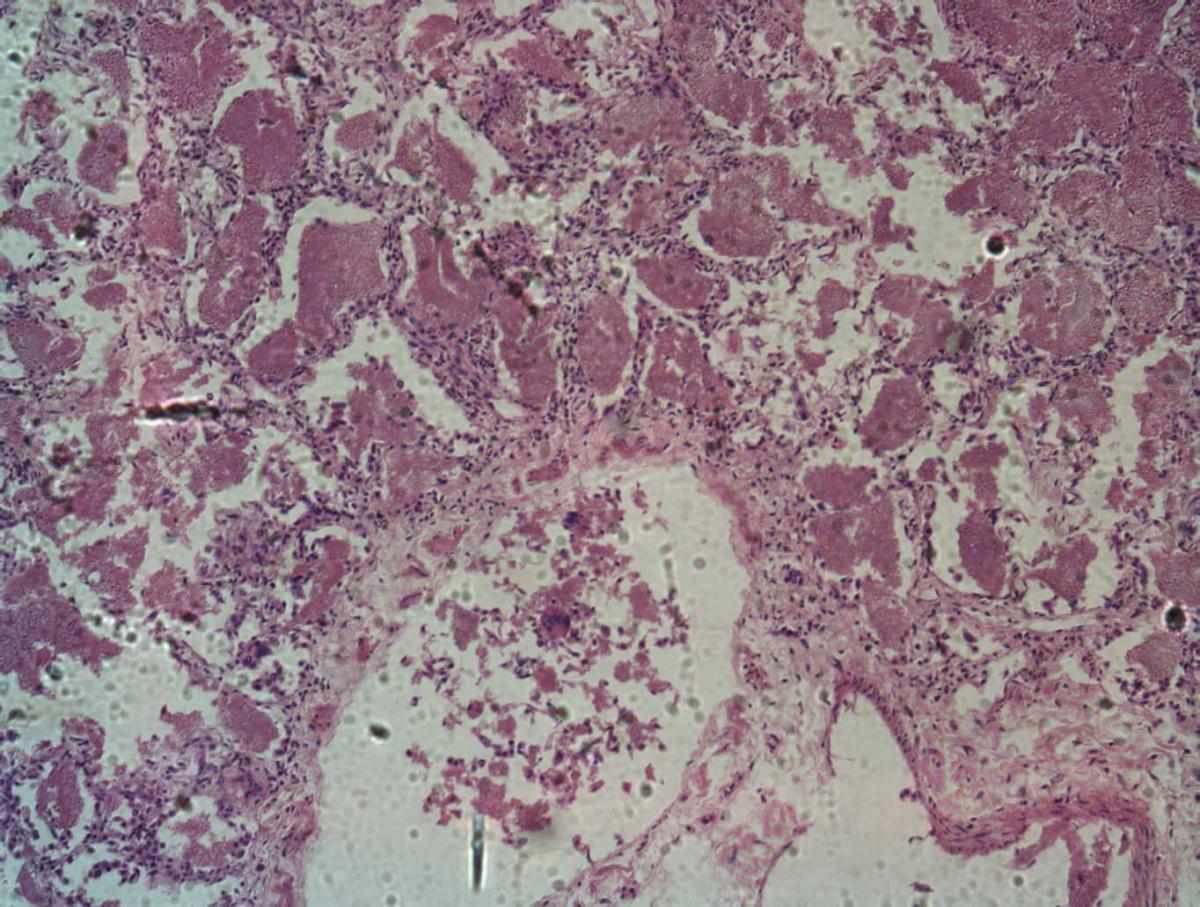
При пневмоцистной пневмонии выделяют три стадии патологического процесса в лёгких: отёчную (длится 7–10 дней), ателектатическую (1–4 нед), эмфизематозную (продолжительность различна). На аутопсии лёгкие увеличены, плотные, тяжёлые, бледно-фиолетового цвета, ткань лёгких легко разрывается, на разрезе имеет мраморный вид с серовато-синюшным оттенком, отделяемое вязкое.
При гистологическом исследовании в отёчной стадии в просвете альвеол и терминальных бронхиол обнаруживают пенисто-ячеистые массы, содержащие скопления пневмоцист, вокруг которых скапливаются нейтрофилы, макрофаги и плазматические клетки. Такой пенистый альвеолярный экссудат не встречается при других заболеваниях — это патогномоничный признак пневмоцистоза. В ателектатической стадии обнаруживают полнокровие, клеточную инфильтрацию межальвеолярных перегородок с последующей их деструкцией, которая наиболее выражена при рецидивирующем течении болезни при ВИЧ-инфекции. Если выздоровление наступает в последней стадии, происходит постепенное обратное развитие процесса. При рецидивах у больных СПИДом могут возникать фиброзно-кистозные изменения в лёгких.
При СПИДе диссеминация пневмоцист встречается в 1–5% случаев, может поражаться практически любой орган. При этом возможно развитие изолированного очага внелёгочного пневмоцистоза или сочетание лёгочных и внелёгочных поражений.
Самыми ранними признаками пневмоцистоза является сухой кашель в сочетании с затрудненным дыханием. У некоторых больных эти симптомы сопровождаются повышенной температурой. При пневмоцистозе возникает воспаление легких со скоплением жидкости в плевральной полости. В зависимости от состояния здоровья один человек может быть заражен грибком 3-4 раза за всю жизнь. Иногда инфекция протекает настолько незаметно, что больной даже не обращается к врачу, испытывая лишь легкое недомогание. Здоровая иммунная система легко контролирует Pneumocystis carinii. Пневмоцистоз медики называют оппортунистической инфекцией из-за того, что болезнь поражает лишь людей, чей иммунитет практически равен нулю.
В настоящее время антиретровирусная терапия, проводимая у ВИЧ-инфицированных пациентов, помогает избежать печальных последствий инфекции. Среди последствий для организма можно выделить негативное воздействие грибка на лимфатические узлы, печень и костный мозг.
Пациенты с показателями лимфоцитов CD4 менее 200 подвергаются наибольшему риску заражения. Поскольку ВИЧ атакует именно эти клетки, и они же способны эффективно противостоять различным грибковым инфекциям.
На начальных этапах заболевания симптомы могут отсутствовать практически полностью. В целом около 30-40% носителей ВИЧ-инфекции заболевают пневмоцистозом, особенно, когда показатель лимфоцитов CD4 упадет до 50 единиц. Пневмоцистоз является основной причиной смерти больных СПИДом в США. Если у пациента отсутствует ВИЧ-статус, а подозрительные легочные симптомы не исчезают, необходимо срочно обращаться за медпомощью и сдавать анализы.
- лихорадка, температура, озноб,
- сухой кашель или затрудненное дыхание,
- одышка, особенно при ходьбе или трудовой деятельности,
- учащенное дыхание,
- усталость,
- потеря веса,
- боль в груди при дыхании.
На поздних стадиях больной испытывает такие симптомы:
- сильный кашель, вплоть до невозможности дышать самостоятельно,
- развитие осложнений при попадании грибковой инфекции в спинной, головной мозг,
- нарушение деятельности нервной системы,
- проблемы с почками, печенью,
- необходимость в вентиляции легких и откачке плевральной жидкости,
- депрессия, сонливость,
- отсутствие аппетита,
- бессонница,
- бред, галлюцинации.
Клинические, физикальные и рентгенологические данные при пневмоцистозе не являются патогномоничными, что затрудняет своевременную диагностику заболевания. Между тем, пневмоцистную пневмонию всегда следует исключать у иммунокомпрометированных пациентов. С целью верификации пневмоцистоза проводится комплекс лабораторных и инструментальных исследований.

На рентгенограммах и КТ легких в типичных случаях определяется облаковидное понижение прозрачности легочных полей, получившее название «хлопьев снега» или «ватного легкого».
Иногда рентгенологические изменения отсутствуют или имеют атипичную картину. С помощью ФВД обнаруживаются признаки дыхательной недостаточности по рестриктивному типу, исследование газового состава крови свидетельствует о гипоксемии.
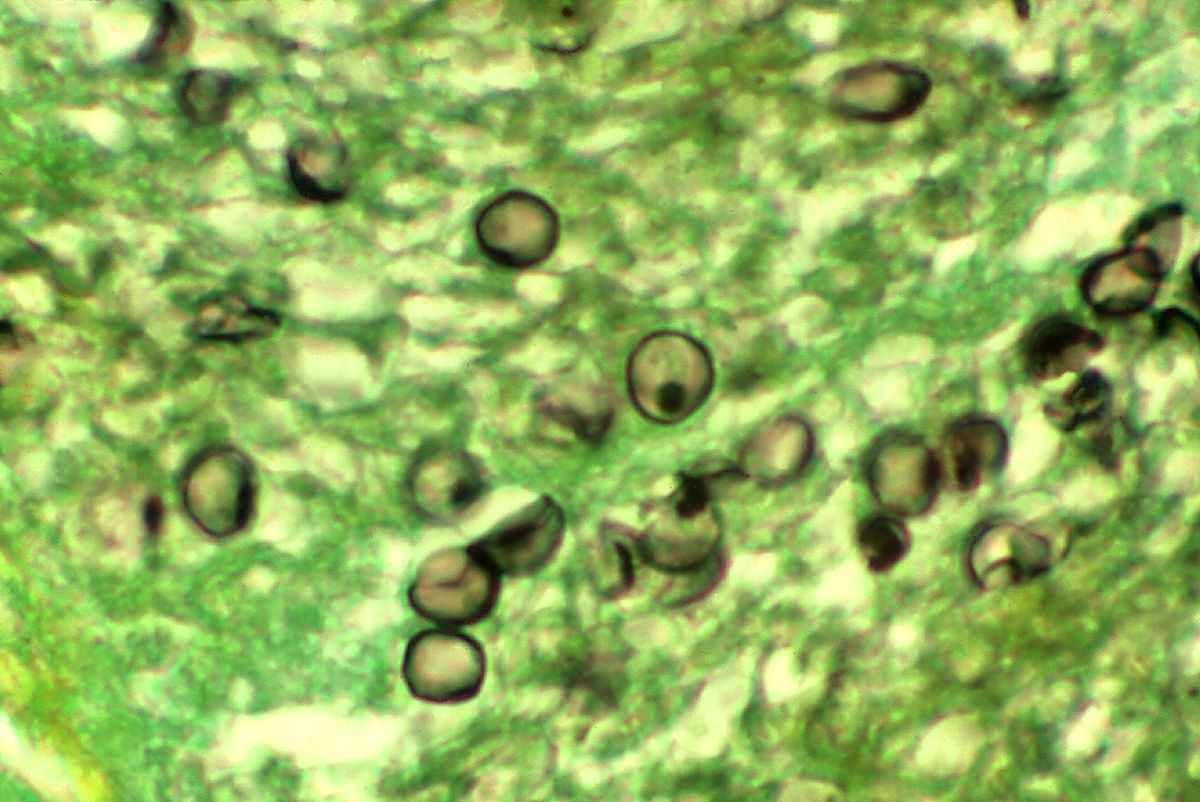
Для подтверждения диагноза пневмоцистоза выполняется бронхоскопия с забором бронхиального секрета, трансбронхиальная биопсия легкого, сцинтиграфия легких с галлием-67. Для лабораторной детекции P.carinii микроскопически исследуются окрашенные мазки мокроты, бронхиальный и трахеальный аспират, выполняется гистологическое исследование биоптатов, исследование мокроты методом ПЦР. Проводится иммунологическая диагностика: определение титра противопневмоцистных IgG и IgM в сыворотке крови с помощью РИФ и ИФА. Дифференциальную диагностику пневмоцистоза необходимо проводить с цитомегаловирусной, хламидийной, уреаплазменной, бактериальной пневмонией, туберкулезом легких, саркомой Капоши и др.
Лечение пневмоцистоза проводится в стационаре. Лица с иммунодефицитом и недоношенные дети должны быть помещены в отдельные стерильные палаты с ламинарным воздушным потоком. В большинстве случаев для проведения специфической фармакотерапии пневмоцистоза используется комбинированные препараты (сульфаметоксазол+триметоприм, триметоприм+дапсон), пентамидин, эфлорнитин, атоваквон в течение 2-3 недель. Для устранения побочных эффектов терапии назначают фолиевую кислоту, глюкокортикоиды. Проводится инфузионная терапия (введение гамма-глобулина, солевых растворов, глюкозы, плазмы крови, альбумина и др.), кислородотерапия. У больных ВИЧ-инфекцией этиотропная терапия пневмоцистной пневмонии сочетается с высокоактивной антиретровирусной терапией.
Выживаемость при пневмоцистозе составляет 75-90%, а при повторном развитии пневмоцистной пневмонии – 60%. У 25-60% ВИЧ-инфицированных в течение года отмечаются рецидивы заболевания, поэтому больные нуждаются в проведении противорецидивного курса химиотерапии.
